پروسٹیٹیکٹومی، پروسٹیٹ کے جزوی یا مکمل ہٹانے کے لئے ایک جراحی (آپریشن) کا طریقہ کار ہے۔ یہ پروسٹیٹ کینسر یا بنائن پروسٹیٹک ہائپرپلیسیا کے علاج کے لیے انجام دیا جا سکتا ہے۔
پروسٹیٹ کینسر کے لیے ریڈیکل پروسٹیٹیکٹومی (سرجری) کیا ہے؟
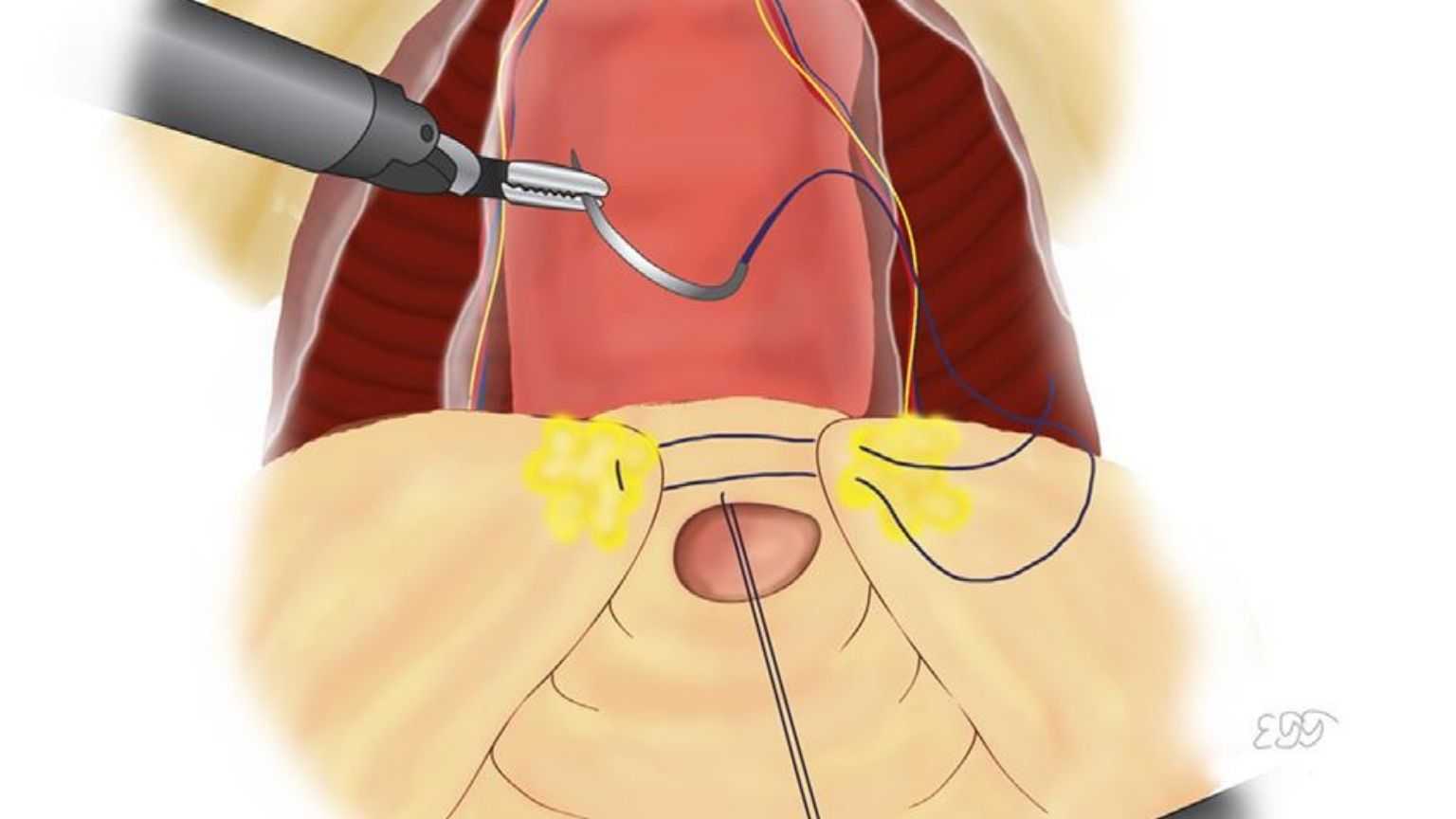

ریڈیکل پروسٹیٹیکٹومی سرجری کی تین اقسام ہیں:
روبوٹک اسسٹڈ لیپروسکوپک ریڈیکل پروسٹیٹیکٹومی (آر-ایل-اے- پی)

روبوٹک اسسٹڈ لیپروسکوپک ریڈیکل پروسٹیٹیکٹومی (آر-ایل-اے- پی)آج کل کی جانے والی پروسٹیٹ کینسر کی سرجری کی سب سے عام قسم ہے۔اس آپریشن میں سرجن ایک روبوٹک نظام سے معاونت حاصل کرتا ہے جو لیپروسکوپک جراحی کے آلات اور کیمرہ کی مدد سےسرجن کی رہنمائی کرتا ہے۔ یہ آپ کے پیٹ میں رکھی چھوٹی ‘پورٹس’ کے ذریعے پروسٹیٹ کو ہٹانے کی بھی اہلیت رکھتا ہے۔دیگر جراحی کے طریقوں کے مقابلے میں روبوٹک سرجری سے مریض کا خون کم سے کم ضائع ہوتا ہے۔
اس سرجری کی کامیابی کا انحصار اس بات پر ہے کہ آپ کا سرجن کتنا تجربہ کار ہے۔ آپ کے ڈاکٹر نے جتنی زیادہ سرجری کی ہیں، وہ اس سرجری کو اتنا ہی بہتر انجام دےگا۔
ریٹروپوبک اوپن ریڈیکل پروسٹیٹیکٹومی

ریٹروپوبک اوپن ریڈیکل پروسٹیٹیکٹومی میں سرجن پیٹ کے نچلے حصے میں ایک کٹ (چیرا) بناکر اس سوراخ کے ذریعے پروسٹیٹ کو ہٹا تا ہے ۔یوں پورا پروسٹیٹ غدود نکال دیا جاتا ہے۔سرجن ایک ہی وقت میں پروسٹیٹ گلینڈ اور آس پاس کے ٹشوز کا اندازہ لگا سکتا ہے، جبکہ قریبی اعضاء کو لگنے والی چوٹ کو کم کر سکتا ہے۔تاہم اس طریقہ کار میں خون کا ضیاع بہت ہوتا ہے یہاں تک کہ خون کی منتقلی کی ضرورت بھی پیش آسکتی ہے۔
لیپروسکوپک ریڈیکل پروسٹیٹیکٹومی
یہ سرجری چھوٹے آلات اور کیمرے کے ساتھ پروسٹیٹ کو ہٹانے کے لیے پیٹ میں چھوٹے کٹ (چیرے) لگا کر کی جاتی ہے۔ اس سرجری کو زیادہ تر روبوٹک اسسٹڈ لیپروسکوپک سرجری سے بدل دیا گیا ہے۔
پروسٹیٹ کو ہٹانے کے بعد
پروسٹیٹ کو ہٹانے کے بعد، پیشاب کی نالی اور مثانے کو دوبارہ تعمیر کیا جاتا ہے۔نئے کنکشن کے ٹھیک ہونے تک، ایک کیتھیٹر پیشاب کی نالی کے ذریعے مثانے میں داخل کیا جاتا ہے تاکہ پیشاب کو نکالا جا سکے ۔ سرجری کے بعد پیلوک کیویٹی میں ایک یا دو سکشن ڈرین چھوڑے جا تے ہیں۔ زخم سے سیال نکالنے کے لیے انہیں پیٹ کے نچلے حصے میں لایا جاتا ہے۔ وہ انفیکشن کے خطرے کو کم کرنے میں مدد کرتے ہیں۔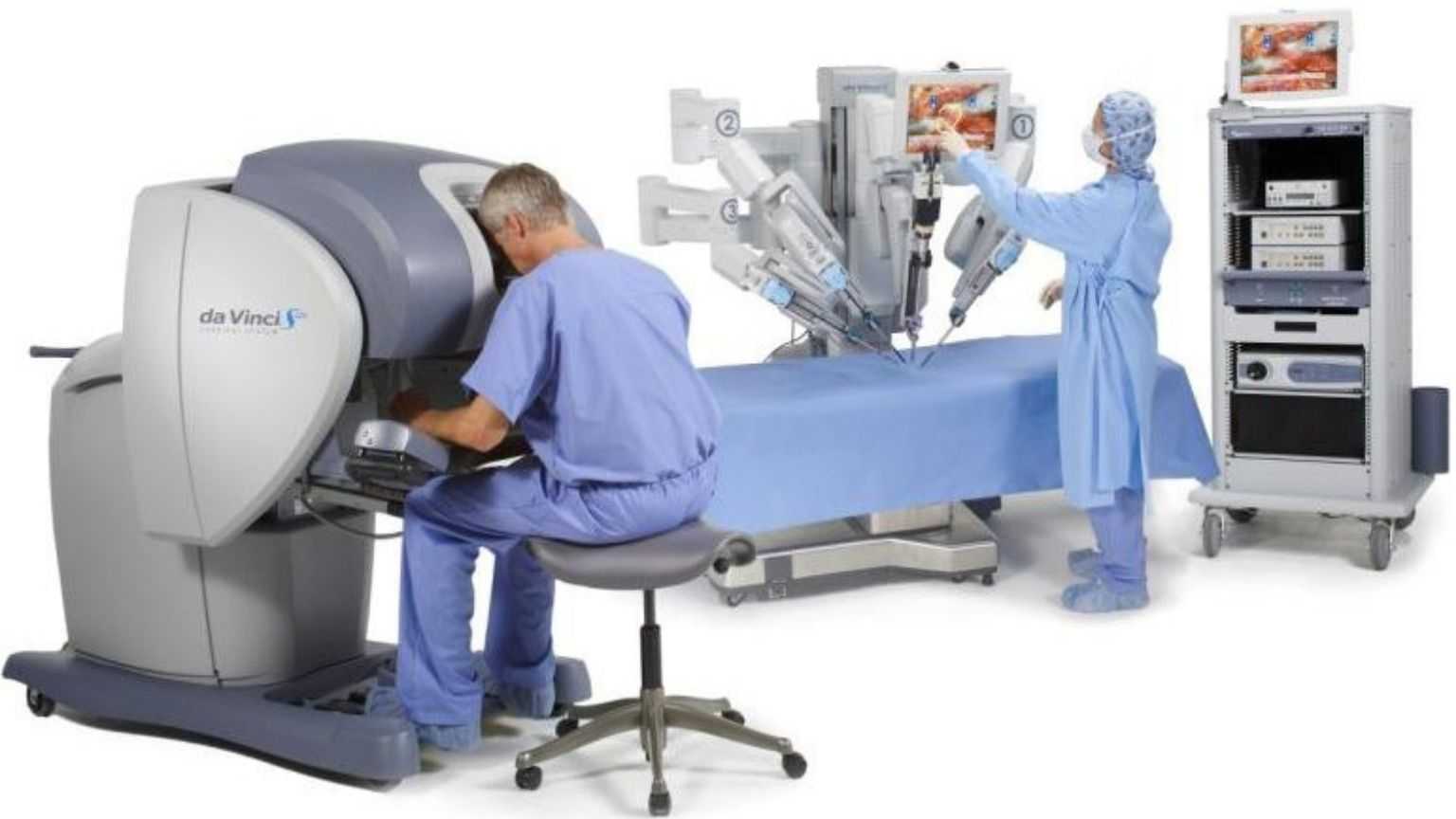

مریض کو ہسپتال سے ڈسچارج کرنے سے پہلےعارضی نالیوں کو عام طور پر ہٹا دیا جاتا ہے۔ سرجری کے بعد، سرجن مریض کی حتمی پیتھالوجی رپورٹ کا جائزہ لیتا ہے۔ جس کی روشنی میں وہ اگلے اقدامات کے طے کرتا ہے۔
پروسٹیٹیکٹومی سرجری کے فوائد
ریڈیکل پروسٹیٹیکٹومی کا بنیادی فائدہ یہ ہے کہ کینسر کے ساتھ پروسٹیٹ کو ہٹا دیا جاتا ہے۔ یہ اس وقت تک درست ہے جب تک کہ کینسر پروسٹیٹ سے باہر نہیں پھیل گیا ہے۔ سرجری مزید علاج کی ضرورت کا جائزہ لینے میں معالج کی مدد کرتی ہے۔ سرجری کا مقصد 10 سال کے لیے پی-ایس-اے کی قدر ‘ این-جی1.0/ایم ایل ‘ سے کم حاصل کرنا ہے۔ اگر پروسٹیٹ کینسر پروسٹیٹ سے باہر نہیں پھیلا، تو سرجری اکثر ایک اچھا انتخاب ہوتا ہے۔
پروسٹیٹیکٹومی سرجری کے خطرات
پروسٹیٹیکٹومی سرجری ، ہمیشہ خطرات کے ساتھ آتی ہے۔ سرجری کے ساتھ کچھ پیچیدگیاں جلد اور کچھ دیر سے ظاہرہو سکتی ہیں۔ کسی بھی بڑے آپریشن سےزائد خون بہہ سکتا ہے یا انفیکشن ہو سکتا ہے، اس لیے ان مسائل کو روکنے یا ان کا انتظام کرنے کے لیےمریض کی نگرانی کی جاتی ہے۔
ضمنی اثرات
یہ ضروری نہیں کہ ہر کسی کو ایک ہی وقت میں ایک جیسے مضر اثرات کا سامنا کرنا پڑے۔ تاہم سرجری (اور کیمو تھراپی کے بعد)، دو اہم ضمنی اثرات ظاہر ہو سکتے ہیں: ایریکٹائل ڈیسفنکشن (ای-ڈی)اور یورینری انکونٹیننس یعنی پیشاب کا بے قابو ہونا ۔ بعض اوقات کچھ مردوں میں، سرجری کے بعد پہلے سے موجود پیشاب کی رکاوٹ کو دور ہو گئی۔مزید براں ان ضمنی اثرات والے زیادہ تر مرد وقت کے ساتھ ساتھ ان کو مینج کرنے کے طریقے تلاش کرلیتے ہیں۔
ایریکٹائل ڈیسفنکشن اور جنسی خواہش
پروسٹیٹ سرجری کے بعد تمام مردوں کو ایریکٹائل ڈیسفنکشن کی کسی نہ کسی شکل کا سامنا کرنا پڑتا ہے۔ ایریکٹائل ڈیسفنکشن کے بعد مرد جنسی سرگرمی کو پورا کرنے کے لئے کافی دیر تک عضو تناسل کا تناؤ حاصل کرنے میں ناکام رہتے ہیں۔ عضو تناسل کے تناؤ کے عمل میں شامل اعصاب پروسٹیٹ غدود کے گرد واقع ہوتے ہیں، اس لئے سرجری سے متاثر ہو سکتے ہیں۔ یہ تابکاری یعنی کیمو تھراپی کے علاج سے بھی متاثر ہو سکتے ہیں۔
یہ اعصابی بنڈل عضو تناسل میں خون کے بہاؤ کو کنٹرول کرنے میں مدد کرتے ہیں۔ علاج کے بعد ایریکٹائل ڈیسفنکشن کی مدت کا انحصار بہت سی چیزوں پر ہوتا ہے، بشمول علاج سے پہلے کے آپ کے عضو تناسل کے تناؤ کی مضبوطی۔۔ بعض اوقات ایریکٹائل فنکشن ، بحال کرنے میں ایک سال یا اس سے زیادہ وقت لگ سکتا ہے۔
اس دوران، آپ کا ڈاکٹر ایریکٹائل ڈیسفنکشن، کے علاج کے لئے مختلف طریقے آزما سکتا ہے۔علاوہ ازیں،اعصاب کو بچانے والی سرجری طویل مدتی نقصان کو روکنے میں ممکنہ طور پر مدد کر سکتی ہے۔ تاہم ،اس سرجری کے بعد بوڑھے مردوں میں مستقل ایریکٹائل ڈیسفنکشن کا امکان بڑھ جاتا ہے۔
یہ جان کر آپ کو حیرانی ہو سکتی ہے کہ ریڈیکل پروسٹیٹیکٹومی کے بعد بھی مرد آرگیزم(کلائمیکس) حاصل کرنے کے قابل ہوتے ہیں۔ کلائمیکس کے لیے ایریکشن کرنے کی ضرورت نہیں۔ آرگیزم کے ساتھ سیال خارج ہو بھی جائے تو مقدار میں بہت کم ہوگا۔
علاوہ ازیں ، چونکہ سرجری کے دوران پروسٹیٹ، سیمینل ویسیکلز، اور خصیے سے کنکشن ہٹا دیے گئے تھے اور ‘واس ڈیفرنس’ کو تقسیم کیا گیا تھا لہٰذا آپ سرجری کے بعد مزید حمل کا سبب نہیں بن سکتے ۔ سرجری سے پہلے زرخیزی کے تحفظ کے لیے منصوبہ بندی کرنا ان مردوں کے لیے ایک آپشن ہے جو بچے پیدا کرنا چاہتے ہیں۔ یہ جاننا ضروری ہے کہ اس سرجری یا تابکاری (کیمو)کے علاج سے جنسی خواہش ختم نہیں ہوتی ہے۔ بشرطیکہ اگر ہارمونز بھی علاج کا حصہ ہوں۔
یورینری انکونٹیننس یا پیشاب میں بے ضابطگی


ضابطگی آپ کے پیشاب کو کنٹرول کرنے میں ناکامی ہے۔ پروسٹیٹ کینسر کی سرجری کے بعد، آپ کو ایک یا زیادہ قسم کی بے ضابطگیوں کا تجربہ ہو سکتا ہے۔ اسٹریس انکونٹیننس: اس میں کھانستے، ہنستے، چھینکتے یا ورزش کرتے وقت پیشاب کا اخراج ہوتا ہے۔ یہ ریڈیکل پروسٹیٹیکٹومی کے بعد پیشاب پر قابو پانے کا سب سے عام مسئلہ ہے۔
اوور ایکٹیو مثانہ (ارج انکونٹیننس) : مثانہ کے بھرا نہ ہونے کے باوجود باتھ روم جانے کی اچانک ضرورت ہے کیونکہ مثانہ حد سے زیادہ حساس ہوتا ہے۔ اس قسم کی بے ضابطگی تابکاری کے علاج کے بعد سب سے عام شکل ہے۔
مکسڈ انکونٹیننس: (مخلوط بے ضابطگی )یہ اسٹریس اور ارج انکونٹیننس کا ایک مجموعہ ہے اور دونوں اقسام کی علامات پر مشتمل ہوتا ہے۔
کونٹینئوس انکونٹیننس (مسلسل بے ضابطگی ) یہ کسی بھی وقت پیشاب کو کنٹرول کرنے میں ناکامی ہے۔ یہ حالت بہت عام نہیں ہے۔